Autores: Nathalia Caroline Teixeira Zana (Gaduanda em Biomedicina) e Fernando William Moreira Santana (Mestrando PPIPA)
A pandemia da doença do
Coronavírus 2019 (COVID-19) iniciou rapidamente no final de 2019 e teve grande
importância no ano de 2020, atingindo todos os países e se tornando um grave
problema de saúde. Tendo isso em vista, foi necessário desenvolver métodos de
diagnóstico em tempo recordes, em que etapas de produção foram encurtadas e
adaptadas para agilizar esse processo.
O diagnóstico de COVID-19 pode
ser classificado em molecular e em sorológico. Durante a pandemia, a transcrição
reversa seguida de reação em cadeia da polimerase (RT-PCR) foi o teste
molecular padrão mais utilizado. No entanto, esse apresentou muitos resultados
errados ou falsos negativos. Buscando complementar os testes moleculares, temos
os testes sorológicos que detectam a presença de imunoglobulinas anti-SARS-CoV-2.
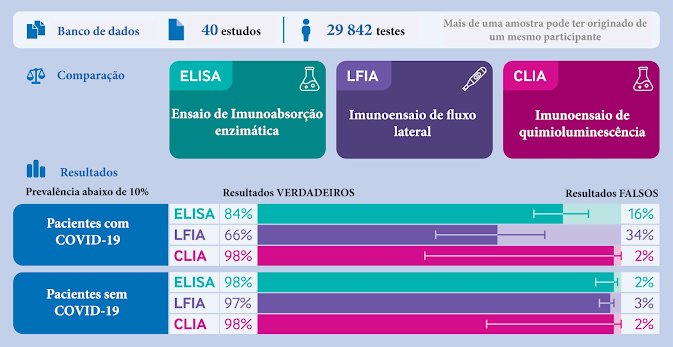
Ao analisar 4969 publicações, os
testes sorológicos apresentaram uma boa acurácia. No entanto, tiveram um grande
viés: heterogeneidade e não eram acessíveis para o pronto atendimento. Entre os
testes sorológicos, os imunoensaios de fluxo lateral (LFIA) apresentavam
menores sensibilidades do que os Ensaios de imunoabsorção enzimática (ELISA) e
os Imunoensaios de quimioluminescência (CLIA), e os kits comerciais
apresentaram menor sensibilidade nas primeiras semanas após o início dos
sintomas quando comparado com amostras de indivíduos em infecções mais tardias.
A especificidade foi menor para COVID-19 do que para outras infecções virais,
havendo maiores chances de falso negativo no teste LFIA. Desta forma, os testes
LFIA é o menos recomendado entre os sorológicos. Conclui-se que, de modo geral,
os testes sorológicos apresentam uma utilidade limitada para o diagnóstico de COVID-19
agudo, que estão no inicio dos sintomas, obtendo uma média de 44% - 87% de
serem falsamente identificados como negativos.
Buscando reduzir a probabilidade de resultados falsos, o padrão referência deve ser o RT-PCR utilizando duas amostras consecutivas e incluir cultura viral. Desta forma, será reduzida a variabilidade e aumentando a sensibilidade e especificidade do teste. A escolha do teste ideal para o indivíduo deve levar em consideração a gravidade do quadro clinico, se está a nível ambulatorial ou internação, e o número de dias decorrido do inicio dos sintomas.
REFERÊNCIA BIBLIOGRÁFICA:
BASTOS, Mayara Lisboa et al. Diagnostic accuracy of serological tests for covid-19: systematic review and meta-analysis. bmj, v. 370, 2020.



Nenhum comentário:
Postar um comentário